Schimmelpilzinfektion in Indien: Der „schwarze Pilz“ geht um
Die lebensbedrohliche Mukormykose ist eigentlich eine seltene Krankheit. Doch in Indien grassiert sie unter Coronapatient:innen.
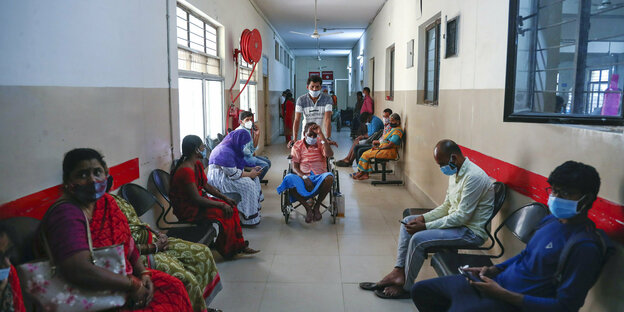
PatientInnen auf der Mukormykose-Station in einem Krankenhaus in Hyderabad, Indien Foto: Hindustan Times/imago
MUMBAI taz | Wenige Tage, nachdem ein 15-Jähriger im westindischen Ahmedabad so gut wie von Covid-19 genesen galt, plagten ihn Anfang Mai plötzlich Zahnschmerzen. Zuvor verbrachte er zehn Tage auf einer Intensivstation, wo er mit Cortison behandelt wurde. Die Schmerzen und ein Geschwür am Gaumen stellten sich als Schimmelpilzinfektion heraus.
Um den Jungen zu retten, mussten sein halber rechter Gaumen und die oberen Zähne auf der gleichen Seite entfernt werden. Es war wohl der erste Fall der seltenen Mukormykose bei einem Jugendlichen in Indien, sagt der Mediziner Abhishek Bansal.
Bis Februar waren in Indien nur eine Handvoll Mukormykosefälle gemeldet worden. Doch seitdem nahmen sie rasch unter Coronapatient:innen zu. In mittlerweile 18 Bundesstaaten wurde die Infektion nachgewiesen, die eine weitere Herausforderung für das angeschlagene Gesundheitssystem ist. Inzwischen ist nun das Medikament Amphotericin B knapp geworden, das gegen solche Pilzerkrankungen hilft. Ärzt:innen in Mumbai suchen schon nach günstigeren Alternativen. Die Behörden im dazugehörigen Bundesstaat Maharashtra rechnen allein hier in nächster Zeit mit 5.000 weiteren Fällen.
Verursacht wird Mukormykose durch Einatmen von Schimmelpilzsporen, wie sie in der Erde vorkommen, oder deren Eindringen über eine Hautverletzung. Anfällig sind Menschen mit unbehandeltem oder schlecht eingestelltem Diabetes sowie immungeschwächte Personen.
Im Verlauf kann Mukormykose die Nasennebenhöhlen zerstören, Knochen, das Auge und die Hirnhaut infiltrieren, warnt Professor Oliver Cornely. Er forscht am Europäischen Exzellenzzentrum für Invasive Pilzinfektionen an der Universität Köln und hat eine Leitlinie zur Behandlung ausgearbeitet: „Wenn einmal das Zentralnervensystem infiziert ist, führt der weitere Verlauf in der Regel zum Tod.“ Pilzsporen würden in Schleimhäuten der Atemwege optimale Temperatur- und Feuchtigkeitsverhältnisse finden und im darunter liegenden Gewebe wachsen.
Gewebe verfärbt sich
In Indien bekam die Infektion den Beinamen „schwarzer Pilz“. Der kommt nicht davon, dass der Pilz schwarz sei, sondern betroffenes Gewebe sich dunkel verfärbt, nachdem es zersetzt wurde, so Cornely. In lokalen Medien ist von weiteren andersfarbigen Pilzinfektionen zu lesen. „Diese Farbzuordnung ist sehr unglücklich“, sagt der Fachmann. „Pilze gibt es in jeder Farbe, das hat aber nichts mit der Therapie zu tun.“
In Indien taucht die Erkrankung zu über 90 Prozent bei Diabetikern sowie Menschen auf, die Cortison eingenommen haben, sagt Randeep Guleria, Direktor des All India Institute of Medical Science (AIIMS) in Delhi. „Die Einnahme von Cortison erhöht den Blutzuckerspiegel und verursacht eine diabetesähnliche Stoffwechsellage“, so Cornely. Auch wirke Cortison der Immunabwehr entgegen.
Vorbeugend hilft vor allem Hygiene. Eine Behandlung erfolgt als Infusion. Eingesetzt werden neben Amphotericin B andere Arzneien, die ähnlich wirken, doch auch sie könnten mit steigender Nachfrage rar werden. Eine chirurgische Entfernung des erkrankten Gewebes ist immer erforderlich, was die Behandlung aufwändig macht. In Indien sind bisher rund 9.000 Fälle bekannt geworden, erklärte der Regierungsminister Sadananda Gowda am Pfingstwochenende. Die Zahl der an oder mit Corona Gestorbenen ist inzwischen auf mehr als 307.000 gestiegen.
In Deutschland und Europa sind Fälle von Mukormykose rar. Das wird sich nach Einschätzung Cornelys nicht ändern.








Leser*innenkommentare
albert992
9000 Fälle unter 1 400 000 000. Leute mit Corona und ohne.
Schaut nach Panikmache aus.
Wie viele Fälle gabs denn vorher?
Stefan Michl
Die Mykosen werden durch den Einsatz von hochdosierten Cortisonen zur Behandlung von Covid 19 verursacht.
Martin Rees
@Stefan Michl Repetto EC, Giacomazzi CG, Castelli F.
Hospital-related outbreaks due to rare fungal pathogens: a review of the
literature from 1990 June 2011.
Eur J Clin Microbiol Infect Dis (2012) 31:2897-2904
Martin Rees
Die Zahl und Schwere der invasiven Mykosen wird in den hochtechnisierten und im Medizinbetrieb hochgerüsteten Ländern des sog. Westens in der nördlichen Hemisphäre wohl eher unterschätzt. Als Problem ist die Mucormykose den IntensivmedizinerInnen, OnkologInnen und PalliativmedizinerInnen theoretisch sicher geläufig, im Zweifelsfall ist der entscheidende "Riecher" ggf. rettend i.S. von heilsam. Die Mikrobiologie und Hygiene als wesentliche diagnostische und sogar präventive Disziplinen gewinnen mit Problemkeimen und nosokomialen Infektionen als Hospitalismus enorm an Bedeutung. Für eine sicherere Beurteilung der Morbidität und Mortalität, i.e. Bedeutung als etwaiger Faktor mit todesursächlicher Gewichtung bzw. relevantes Hauptleiden, wäre eine entsprechende Frequenz an qualifizierten Untersuchungen erforderlich. Bestenfalls intra vitam als systematische Studie. Durch Autopsien ist ein letztes "Nachschauen" als pathologische Begutachtung aber eben nicht nur retrospektiv wissenschaftlich, sondern epidemiologisch von prognostischer Bedeutung. Dass in unserem medizinischen Routine-Alltag die Obduktion als Instrument der Qualitätssicherung praktisch keine Rolle mehr spielt, ist ein Paradox. Der Satz MORTUI VIVOS DOCENT wird so zur Ironie einer wissenschaftlichen Medizin mit dem Anspruch auf Spitzenleistungen. Die Zahl der jährlich Verstorbenen mit der Todesursache "nosokomiale Infektion" wird daher nur geschätzt in Deutschland, laut RKI für 2019: 20 000! Dein Arzt - dein Schicksal. Indien wird übrigens in Medien häufig als "Apotheke" der Welt" tituliert, ein Blick auf den Subkontinent lohnt sich immer.
4813 (Profil gelöscht)
Gast
@Martin Rees Apotheke der Welt und auch Konsumenten. Da besteht vielleicht ein Zusammenhang zwischen der Studie, die Asthma "Cortison" Spray bei Corona als hilfreich empfiehlt und den Problemen in Indien.
www.apotheken-umsc...freich-753331.html
Martin Rees
@4813 (Profil gelöscht) "!nvasive Pilzinfektionen zeigen in den letzten Jahrzehnten eine steigende Inzidenz. Zum einen
treten vermehrt Aspergillosen, zum anderen aber auch Infektionen mit Fusarium spp.,
Scedosporium spp. oder Penicillium spp. auf. Nicht zuletzt werden vermehrt pulmonale und
sinoorbitale Mucormykosen diagnostiziert, also invasive Infektionen mit Pilzen u.a. der Gattungen
Rhizopus, Rhizomucor oder Mucor [1, 2]. Diese Infektionen zeichnen sich durch einen aggressiven,
häufig letalen Verlauf aus. Der Vasotropismus der infizierenden Schimmelpilze führt zu ischämisch
und hämorrhagisch bedingtem Gewebeuntergang sowie vor allem bei Aspergillosen zur
Dissemination, vorwiegend ins ZNS [3].
Zu den Hochrisikogruppen dieser opportunistischen Mykosen gehören vor allem hämatoonkologische Patienten unter intensiver Chemotherapie, Empfänger von
Blutstammzelltransplantaten in der Neutropenie bzw. Graft-versus-Host-Reaktion sowie Empfänger
von Organtransplantaten [2, 4]. Aber auch bei hospitalisierten Pateinten mit COPD, unkontrolliertem
Diabetes mellitus, sowie älteren multimorbiden Patienten ist das Risiko erhöht [2, 5]." DIMDI BMG