Ethikerin zu Medizinversorgung in Krisen: „Jeder Mensch ist gleich viel wert“
Wer wird bei knappen Ressourcen beatmet und wer nicht? Die klinische Situation des Patienten ist entscheidend, sagt Medizinethikerin Alena Buyx.
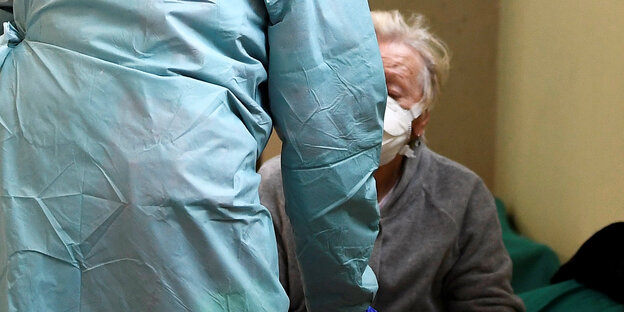
13. März 2020, Spedali Civili Krankenhaus in Brescia, Italien Foto: reuters
taz: Frau Buyx, das Robert-Koch-Institut warnt vor bis zu zehn Millionen Coronainfizierten binnen drei Monaten allein in Deutschland. Der NRW-Ministerpräsident sagt, bei Corona gehe es um Leben und Tod. Klingt, als könne möglicherweise demnächst nicht mehr jede Patientin und jeder Patient versorgt werden. Worauf müssen wir uns einstellen?
Alena Buyx: Niemand kann das sicher voraussagen. Wir wissen, dass die Kurve bei uns anders verläuft als in Italien. Während in Italien viele ältere Menschen und Menschen mit Vorerkrankungen erkrankt sind, sind die Patienten, die wir bislang in Deutschland sehen, im Schnitt jünger. Jüngere Menschen haben ein geringeres Risiko, an der Erkrankung zu sterben oder so schwer behandlungsbedürftig zu werden, dass sie Beatmung benötigen. Unsere intensivmedizinischen Kapazitäten sind im Vergleich zu Italien zudem höher. Und die drastischen Maßnahmen zur sozialen Isolierung, die jetzt überall im Land durchgesetzt werden, um die Ausbreitung zu verlangsamen, werden hoffentlich in den nächsten Tagen wirken. Die Hoffnung ist, dass wir nicht in eine so dramatische Situation geraten wie in Italien.
Die Vereinigung für Intensiv- und Notfallmedizin hat gerade eine Website zur deutschlandweiten Abfrage freier Beatmungsplätze eingerichtet. Eine übertriebene Maßnahme?
Wir machen uns bereit, und das ist richtig. Im Fokus steht die Aufstockung der Kapazitäten. Wir rekrutieren in Deutschland inzwischen pensionierte Ärzte, wir bitten Medizinstudenten, mitzuhelfen, wir bauen Stationen zu Intensivstationen um, wir sagen Wahl-OPs ab und verlegen Patienten innerhalb von Kliniken, um Platz zu schaffen, wir erhöhen die Zahl der Beatmungsplätze. Und wir hoffen, dass wir gar nicht in die fürchterlichste Situation kommen.
Wie sähe diese fürchterlichste Situation aus?
Es fällt sehr schwer, sich dieses Szenario vorzustellen, weil niemand in unserem Land konkrete Erfahrungen hat mit Zuständen absoluter medizinischer Knappheit aufgrund einer Pandemie. Sicher, im Alltag von Notfall- oder Katastrophenmedizinern kommt es vor, etwa bei einer Massenkarambolage, dass triagiert werden muss. Eine Triage bedeutet, Patienten nach Dringlichkeit einzuordnen. Auch Intensivstationen sind mitunter überfüllt, und dann muss man als Ärztin gucken, ob und welche Patienten man im Haus anders unterbringen kann. Das sind Situationen relativer Knappheit, die jedoch gemanagt werden können. Ein Szenario aber, in dem wirklich alle Kapazitäten ausgeschöpft wären – Personal, Beatmungsgeräte, Betten –, darauf sind Ärztinnen und Ärzte, Pflegerinnen und Pfleger in Deutschland nicht vorbereitet.
Es gibt doch gefühlt ganze Bibliotheken zu Fragen von Priorisierung und Rationierung im Gesundheitswesen?
Es gibt einiges an wissenschaftlicher Literatur, auch aus meinem Fach, der Medizinethik. Aber das sind meist Gedankenexperimente, in denen man an ruhigen Tagen über Gerechtigkeitskriterien nachgedacht hat. In der Praxis gibt es keinen Plan, den man mal eben aus der Schublade ziehen könnte. Und ebenso wenig ist die theoretische Aufarbeitung von Problemen eine psychologische Vorbereitung auf eine dramatische Situation, mit der es keine praktischen Erfahrungen gibt.
Bei der Zuteilung von Spenderorganen geht es um genau diese Fragen von Leben und Tod.
Richtig, da haben wir es auch mit einer furchtbaren absoluten Knappheit zu tun. Ich sage nicht, dass uns das Phänomen in der Medizin komplett fremd ist. Aber in dieser dramatischen Ausprägung, in der wir, ich betone es nochmals, noch nicht sind und in die wir hoffentlich auch nicht kommen werden, sind wir nicht auf Knappheit vorbereitet.
In Italien müssen Ärztinnen und Ärzte täglich entscheiden, wen sie mit den viel zu wenigen Maschinen beatmen. Es gibt Bilder, da wird einem 85-Jährigen, der bereits beatmet wurde, die Maske wieder abgenommen – zugunsten eines jüngeren Patienten. Und der alte Mann stirbt.
Wer aus der Gruppe der unbedingt zu beatmenden Patienten hat die beste Prognose? Das ist die Frage, die die Kollegen in Italien beurteilt haben und beurteilen mussten. Sie haben danach entschieden, wer aus der Gruppe der Schwerkranken dank Beatmung nicht bloß wahrscheinlich gesund, sondern wahrscheinlich schnell gesund werden konnte. Damit dann der nächste Patient das Beatmungsgerät kriegen konnte.
Die Sichtung Die Triage entscheidet in Notfall- und Katastrophensituationen, ob und in welcher Reihenfolge Patienten medizinisch versorgt werden. Sie wird angewendet bei unerwartet hohem Patientenaufkommen, etwa nach einer Massenkarambolage oder in anderen Notsituationen aufgrund absoluter materieller oder personeller Ressourcenknappheit – beispielsweise in Bürgerkriegen.
Der Begriff Triage stammt aus dem Französischen (trier = sortieren) und wurde ursprünglich in der Militärmedizin verwendet. Wie im Fall einer Pandemie triagiert werden soll, ist im Infektionsschutzgesetz nicht geregelt.
Wer die meisten Leben rettet, steht moralisch auf der richtigen Seite?
Es ist absolut grässlich, eine Entscheidung treffen zu müssen in dem Wissen, dass ich nur den einen Menschen retten kann und dass der andere deswegen stirbt. Normalerweise behandeln Ärzte ihre Patienten der Reihenfolge nach, und jeder bekommt, was er braucht. In dieser Krise funktioniert das nicht. In der Krise müssen wir eine Triagierung vorschalten. Wir müssen erstens erkennen, wer zwingend intensivmedizinische Versorgung braucht, und wer notfalls ohne auskommt, obwohl es auch ihm schlecht geht und obwohl er möglicherweise früher den Weg ins Krankenhaus gefunden hat. Zweitens müssen wir beurteilen, wer innerhalb der Gruppe derjenigen, die Beatmung benötigen, die beste Prognose hat, gesund zu werden.
In Italien wurde mitunter nicht nur nach der Überlebenswahrscheinlichkeit entschieden, sondern auch nach den durchschnittlich noch zu erwartenden Lebensjahren eines Patienten im Falle seiner Rettung. Ist das gerecht?
Die Entscheidung ist aus meiner Sicht immer aufgrund der klinischen Situation des Patienten zu treffen. Abstrakte Altersgrenzen, wie sie in Italien diskutiert wurden, halte ich für problematisch. Und drittens, das ist zumindest zu diskutieren, könnte man festlegen, dass systemerhaltendes Personal im Krankheitsfall zu bevorzugen ist, also Menschen, die wichtig sind für die Infrastruktur eines Landes, klinische Gesundheitsberufe etwa oder jene mit zentraler Funktion in der Energieversorgung.

19. März 2020 in Cremona, Italien: Mediziner, der einen an Covid-19 erkrankten Patienten behandelt Foto: reuters
Soll die einzelne Ärztin oder der einzelne Arzt hierüber entscheiden?
Der einzelne Arzt kann und darf das nicht allein mit seinem Gewissen ausmachen müssen. Das wäre eine Zumutung und eine Überforderung, auch psychologisch. Was wir jetzt brauchen, ist eine Handreichung für Ärzte mit den beschriebenen Kriterien zur Triage.
Wer soll leben? Wer soll sterben? Im Rechtsstaat darf nur der Gesetzgeber diese brutale Entscheidung treffen. Oder?
Es steht außer Frage, dass eine solche Handreichung auch juristisch legitimiert werden muss. Aber an der Entwicklung solcher Kriterien sollten idealerweise diejenigen mitwirken, die sich mit ähnlichen Fragen auskennen, und das sind Notfall-, Katastrophen- und Intensivmediziner, Pandemieexperten, Ethiker, juristische Experten und solche aus dem leitenden Krankenhausmanagement. Ich plädiere für eine interdisziplinäre Ad-hoc-Kommission.
Wer soll die harten Entscheidungen der Bevölkerung kommunizieren?
Wichtig ist, dass die Kriterien transparent kommuniziert werden. Es darf kein Eindruck entstehen, es würden beispielsweise nur Freunde von Ärzten beatmet oder reiche Menschen. Denn natürlich dürfen solche Kriterien keine Rolle spielen. Ebenso wenig wie der soziale Status.
Eine schwerkranke Mutter mit fünf kleinen Kindern ist einer schwerkranken kinderlosen Frau also nicht vorzuziehen?
Stopp! Wenn Sie diese Diskussion anfangen, wo wollen Sie da enden? Soll die Zahl der Kinder entscheidend sein? Oder doch lieber die der Angehörigen? Ist der Chef wichtiger als der Mitarbeiter? Ist jemand im Elektrizitätswerk wichtiger als jemand im Wasserwerk? Nein. Das Leben jedes Menschen ist gleich viel wert. Alles andere ist undenkbar.
Alles andere wäre unsolidarisch?
Alena Buyx,
42, ist Professorin für Ethik der Medizin und Gesundheitstechnologien an der Technischen Universität München. Sie ist zudem Direktorin des Instituts für Geschichte und Ethik der Medizin und Mitglied des Deutschen Ethikrats.
Solidarität bedeutet, dass wir, weil wir im selben Boot sitzen und gewisse Risiken teilen, füreinander auch bestimmte Kosten in Kauf nehmen. Wir teilen derzeit Vulnerabilität und das Risiko, an Corona zu erkranken. Deswegen versorgen Eltern jetzt ihre Kinder zu Hause, verlieren Freiberufler Aufträge, kommt unser soziales und wirtschaftliches Leben zum Erliegen. Das sind Handlungen, die uns weh tun. Wir tun sie dennoch, weil wir letztlich alle in einem Boot sitzen und dieses Boot oben halten wollen.
Wie lange werden tatsächlich alle das Boot gemeinsam oben halten wollen? Gibt es da nicht eine Grenze?
Solidarische Praktiken beruhen darauf, dass wir sie unterstützen. Im Moment wird es im Land so gesehen, dass wir diese Solidarität aufbringen wollen, um diejenigen von uns zu schützen, die besonders anfällig sind, und um unser Gesundheitssystem vor dem Kollaps zu bewahren. Es wird einen Punkt geben, an dem wir uns fragen werden, wie lange wir diese selbst auferlegten Maßnahmen, die uns stark einschränken, aufrechterhalten können. Und ob es eventuell notwendig wird, es umgedreht zu machen und diejenigen, die gefährdet sind, strikt zu isolieren. Weil wir zu dem Schluss kommen, dass die wirtschaftliche Katastrophe, die ja parallel verläuft, nichts anderes mehr zulässt. Aber dieser Punkt ist noch nicht gekommen. Im Moment müssen wir die Kurve abflachen.







Leser*innenkommentare
Adam Weishaupt
Bei der klassischen Triage ist es das Ziel, mit den begrenzten vorhandenen Mitteln möglicht viele Leben zu retten. Das ist nur dann gewährleistet, wenn die Entscheidung über die Zuteilung der notwendigen Ressourcen allein aufgrund der Überlebenswahrscheinlichkeit erfolgt. Und das ist auch gut so, da jeder Versuch, Leben gegeneinander abzuwägen (und sei es nach zu erwartender "Restlebenszeit") zwangsläufig auf die schiefe Bahn führt, die bei der Unterscheidung zwischen wertem und unwertem Leben endet. Ganz nebenbei enthebt dieses Vorgehen Ärzte von einer zu treffenden ethischen Entscheidung, indem es diese Entscheidung zu einer rein medizinischen macht.
mowgli
Zitat: „Und drittens ... könnte man festlegen, dass systemerhaltendes Personal im Krankheitsfall zu bevorzugen ist...“
Aha, da ist sie wieder, die „Systemrelevanz“. Und wie in allen anderen Fällen wird sie zum Problem werden. Wenn manche Schweine gleicher sind als andere, dann hat das zwangsläufig Konsequenzen fürs Zusammenleben. Wer wissen will, welche das sind, kann Orwells Farm der Tiere von 1945 lesen.
Solidarität kann man nicht per Gesetz anordnen. Man bekommt sie freiwillig oder gar nicht. Wer sie bestimmten gesellschaftlichen Gruppen vorbehält, bekommt Schwierigkeiten mit der Bereitschaft dazu. Im Ernstfall ist schließlich jedem Menschen der nächste Angehörige der wichtigste, quasi der systemrelevanteste. Ich kann mir z.B. niemanden vorstellen, der seine alten Eltern oder seine kleinen Kinder/Enkel freiwillig zugunsten eines politischen „Entscheidungsträgers“ opfert, nur weil die Eltern bzw. die Kinder keine Funktion im „System“ ausüben. Hier kommt die Demokratie an ihre Wesensgrenzen. Und das ist auch gut so.
Nützt alles nichts: Das Gesundheitssystem in einer Demokratie muss nicht nur an guten Tagen (grade noch so) funktionieren. Es muss auch auf Katastrophenfälle ausgelegt sein. Vor allem, wenn die Gesellschaft insgesamt mit ihrem unvernünftigen Verhalten ideale Voraussetzungen für immer neue Pandemien mit immer größeren Fallzahlen und immer schwereren Verläufen provoziert.
Auf die Dauer handelt man nicht ungestraft unvernünftig. Wenn man sich eine entsprechende Vorsorge nicht leisten kann oder will, sollte man vielleicht einfach mal rechtzeitig den Verstand einschalten und nein sagen. Auch, wenn dann vielleicht eine andere Ratte das Rennen gewinnt. Man kann ja immerhin - nach vorheriger Überzeugungs-Arbeit und fairer Abstimmung - Gesetze erlassen, die es den Ratten schwerer machen.
Beorn
„Jeder Mensch ist gleich viel wert“ - laßt es uns doch auch mal global betrachten. Wäre es nicht auch an der Zeit, sich gegen die Sanktionen der USA gegen den Iran oder Syrien einzusetzen? Ist es nicht Mord, wenn man in Zeiten von Pandemien und Krisen andere Länder mit Sanktionen belegt?
Günter
Einem Menschen die Beatmung zu entziehen, um sie einem anderen Menschen zu geben ist barbarisch. Jeder Mensch ist ein Mensch, bis zu seinem letzten Atemzug.
el presidente
@Günter So ist es!
shashikant
Liebe Frau Haarhoff,
ich verstehe nicht, warum Sie den genannten Satz zur Überschrift genommen haben.
Statt "ist" müsste es heißen "sollte sein". Die Allgemeine Erklärung der Menschenrechte von 1948 ist immer noch nicht rechtlich bindend. Es gibt weder auf der Welt, noch in Deutschland "einen gleichen Wert der Menschen".
boidsen
Die letzten Sätze beschreiben das eigentlich Problem. Wobei nicht die wirtschaftlichen, sondern die sozialen Probleme das Zeitlimit setzen dürften. Ich glaube nicht, das man diese Einschränkungen des sozialen Miteinanders länger als maximal 3 bis 4 Wochen durchhalten wird. Zuviele Leute werden durchdrehen, noch mehr werden beginnen, sich einfach über die Verbote hinwegsetzen und schlussendlich gibt es einen Aufstand. Wir müssen nach dem hoffentlich erfolgreichen Versuch, um Zeit zu gewinnen die Ansteckungskurve möglichst flach zu halten, diesen unbedingt beenden, bevor es auch nur ansatzweise zu Unruhen kommt. Danach brauchen wir eine andere Lösung, die einen möglichst großen Schutz für alle Menschen mit erhöhtem Risiko bietet und gleichzeitig den totalen Zusammenbruch von Gesellschaft, Wirtschaft und Staat unbedingt verhindert. Wie diese Lösung auch immer aussehen mag, sie muss absolut und ohne Wenn und Aber die Menschenrechte wahren. Bei jeder anderen Variante finden sich die Überlebenden danach in einer Welt wieder, in der sie die Toten beneiden...
Sinulog
@boidsen wer die fehlende party als schlimmer erachtet als das die wirtschaft den bach runtergeht...........
el presidente
Die Triage gab es in Deutschland schon immer. Sie heißt nur anders, nämlich "Zentrale Ethikkommission bei der Bundesärztekammer". Und genau da liegt das Problem. Im Zuge der Skandale über die Organvergabe kamen da so einige Scheusslichkeiten ans Licht. Wartepositionen auf der Organvergabeliste wurden gegen Geld nach Oben gesetzt, Ausländer (aus den Golfstaaten) bekamen in Deutschland Organe verpflanzt , etc.pp. Das war der Grund für den Zusammenbruch bei der Organspende. Schon vergessen? Ich spende meine Organe jedenfalls nicht angesichts dieser (nach wie vor) völlig unklaren Verhältnisse.
Bei der Corona-Triage wird das kaum anders ablaufen. Und was bei der Triage in Italien passiert, will ich gar nicht wissen.